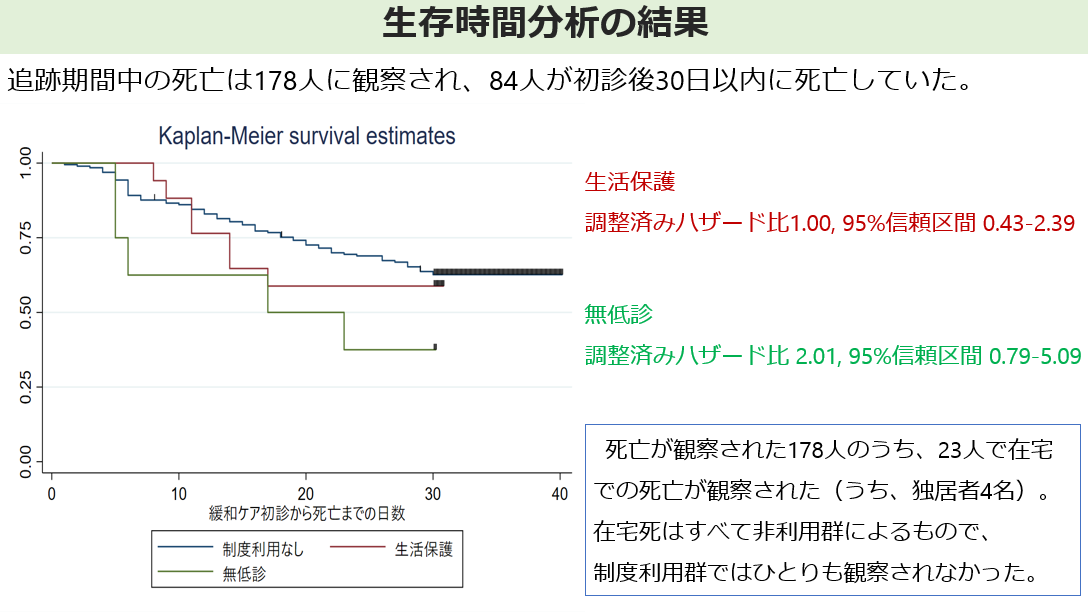
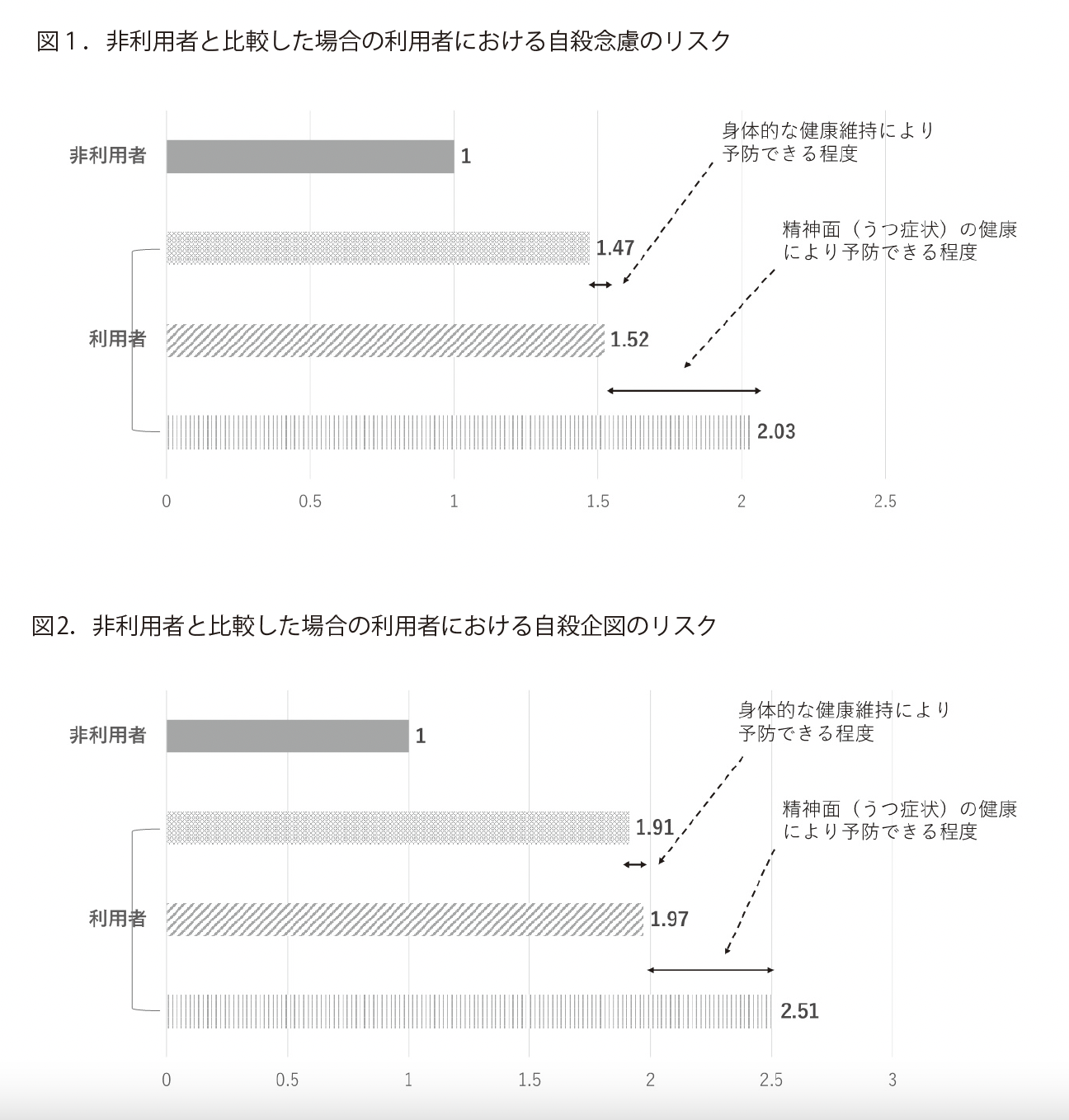
無料低額診療事業の利用者にの緩和ケアの受療実態について調査した研究を日本プライマリ・ケア連合学会学術大会および日本医療ソーシャルワーカー協会の全国大会で発表しましたので紹介します。
がん患者による社会福祉制度の利用と緩和ケア受療状況との関連:生存分析.
【目的】がん患者の全人的苦痛を緩和することは、緩和ケアの重要な役割です。社会的な苦痛の一因となりうる患者の社会経済的な困難は、患者の緩和ケアの利用を妨げることが知られています(Lewis, et al. 2011; Davies, et al. 2019.)。社会福祉制度の利用や医療ソーシャルワーカーによる支援は、社会経済的に困難な患者の社会的苦痛および緩和ケアの利用可能性を改善する可能性がありますが、社会福祉制度の利用者における緩和ケアの受療実態に関する研究はほとんどありません。本研究では、医療費を免除する社会福祉制度である生活保護や無料低額診療事業(無低診)に注目し、制度の利用有無により患者の緩和ケアの利用状況が異なるかどうかを検証し、支援に関わる医療ソーシャルワーカーの役割を検討することを目的としました。
【方法】研究デザインは、回顧的コホート研究です。対象は、2021年度に京都府の病院の緩和ケア科を初診した患者をそれぞれ1年間追跡しました。個々の患者について、医療機関のカルテから初診日、死亡日(最終受診日)、死亡の場所、社会福祉制度の利用状況、疾病の状況や社会生活歴に関する情報を抽出し分析に利用しました。目的変数は緩和ケアの受療期間で、患者ごとに初診日から死亡日までの日数を算出しました。特に速やかに緩和ケアの体制整備が求められる1か月以内の死亡に注目して検証しました。死亡が確認できない患者では最終受診日までを緩和ケア受療期間とし、追跡打ち切りとしました。説明変数は社会福祉制度の利用有無で、生活保護を利用した群(生保群)、無低診を利用した群(無低群)、これらの制度の対象外である患者群(比較群)に分類しました。各群の緩和ケア受療期間の生存曲線を示し、緩和ケア受療期間の差を検証しました。さらに、死亡の場所(在宅かどうか)を各群で比較しました。本研究の実施に際しては倫理委員会の承認を得て実施しています。
【結果】対象となったのは、220人でした。220人の患者のうち、生保群は17人(7.7%)、無低群は8人(3.6%)でした。観察期間中の死亡は178人に見られましたが、うち23人で在宅での死亡が観察された。緩和ケア受療期間の差、特に緩和ケア初診1ヶ月以内の死亡は無低群で早く生じやすいことがわかりました。また観察された23人の在宅での死亡はすべて比較群によるもので、社会福祉制度の利用群(生保群、無低群など)ではひとりも観察されませんでした。
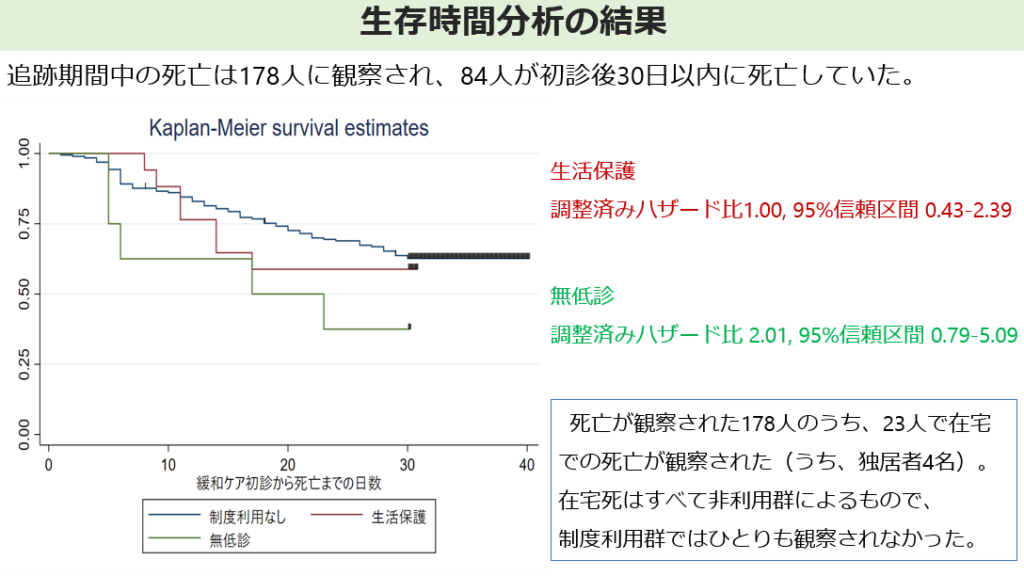
(今後、国際誌に投稿する際に査読による指摘に対応し数値が変わる可能性があります)
【結論】無低群では他の群と比較して緩和ケア初診時から1ヶ月以内の死亡が多く発生していたことから、死期が近いが経済的に困窮しており、速やかな緩和ケアに対する医療費の支援を必要としている人に、柔軟で円滑な対応が可能な無低診が役に立っている可能性がありましたた。または、緩和ケアの受療に当たり、無低診では訪問看護や訪問介護等、医療以外のサービスが経済的に保障されない課題が反映されている可能性もあります。経済的に困窮している患者の緩和ケアに無低診が活用できれば、社会的な苦痛を和らげることが期待され、医療ソーシャルワーカーの支援役割の一つとなりえますが、現状では十分ではない可能性があります。
また、生保群や無低群で在宅での死亡がなかったことに関して、もし生活保護や無低診の利用者が在宅での看取り、最期の時間を希望している場合に、利用者の権利を護る活動が十分に実践できているのかどうかに関して省察する必要があります。将来的な質的、量的なさらなる研究が必要です。
西岡 大輔(にしおか だいすけ)