経済的に困窮している人々は、あらゆる理由から健康問題が生じやすくなります。
⇨「生活困窮・貧困と健康の関係 」へのリンク
にも関わらず、医療機関に受診するまでに多くの障壁があり、その人にとって重要な医療が届きにくいことも昔から指摘されています(Hart, 1971)。日本でも経済的に厳しい人ほど、医療への受診を控える経験が多いことがわかっています(日本医療政策機構, 2008)。医療費の問題を解決してくれる代表的な社会福祉制度は生活保護制度の医療扶助です。しかし、生活保護の利用には厳格な審査があり、利用開始までに時間がかかります。でも病気は急に起こります。病気の進行は制度の準備を待ってくれません。
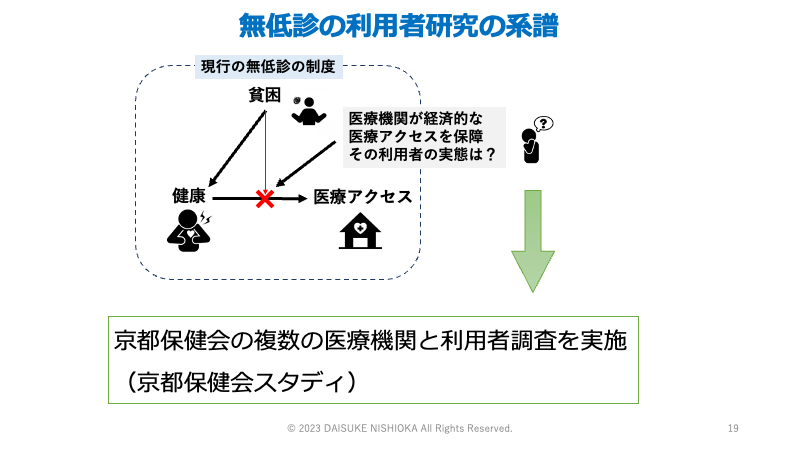
無料低額診療事業(無低診)
そんなときに、医療機関で迅速な対応が可能な制度が無料低額診療事業(以下、無低診)です。医療による支援の必要がありながら、経済的な理由で医療機関に受診できない人や、種々の理由により生活保護などの福祉制度を利用しない(できない)人にとっても利用可能な社会福祉制度であり、生活困窮者への医療による支援方法のひとつとして注目されています。
しかし、無低診の利用者の調査研究は存在していませんでした。そのため、無低診はどのような人が利用できて、利用者の中でもどのような人に有効で、どのような人には効果が不十分で追加的支援が必要か、などを議論するためのデータはありませんでした。
京都保健会スタディの立ち上げ
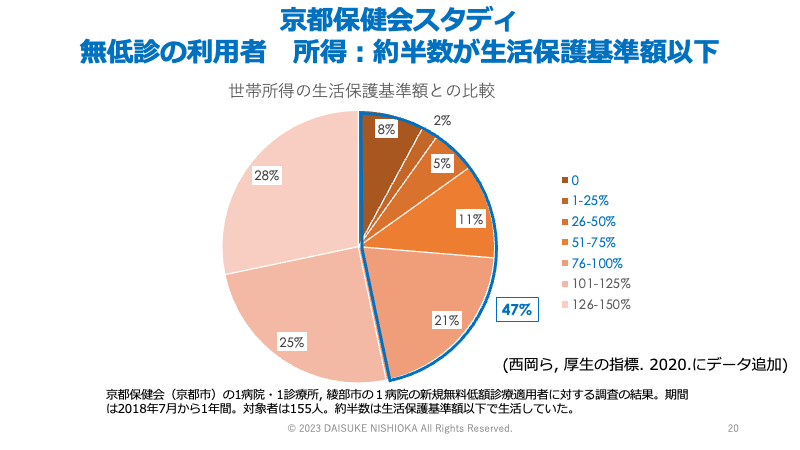
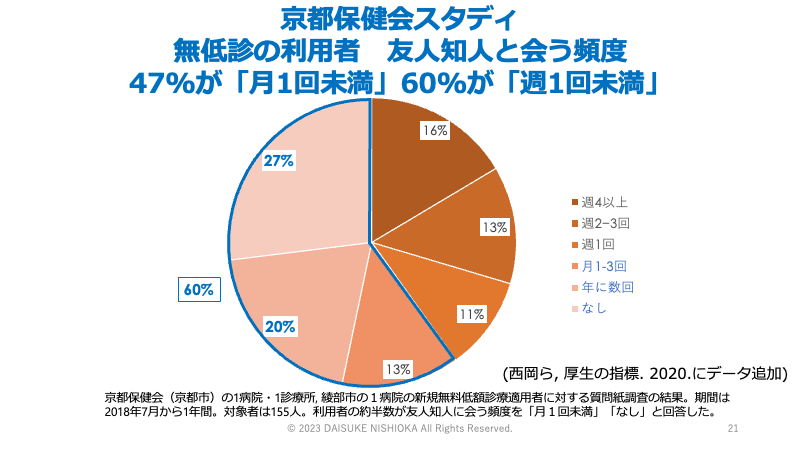
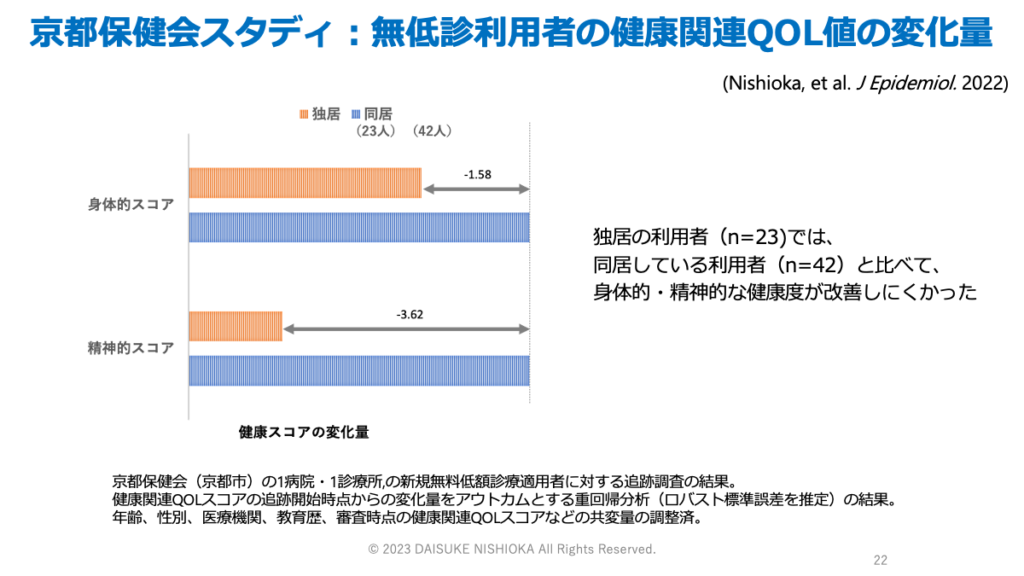
そこで、立ち上がったのが京都保健会スタディです。京都保健会スタディでは、無低診の利用者の所得は生活保護の基準額よりも少ない人が半数で、何らかの理由で生活保護を利用することが難しい人に役立っている可能性がありました(西岡ら, 2020)。また、健康にも影響を及ぼす孤立の状況も併せて生じていました(西岡ら, 2020)。利用者を追跡した場合に、独居の利用者の方が、誰かと同居している人と比べて健康度が改善しにくい可能性が示されました(Nishioka et al. 2022)。
京都保健会スタディから全国レジストリ研究へ
しかし、無低診は地域性や医療機関によって違いが大きい制度でもあります(西澤ら, 2023. →解説記事はこちら)。そのため京都保健会スタディは全国の状況を反映できていないかもしれません。そこで現在進行している研究が、無低診全国レジストリ研究です。2022年には、オンラインで無低診フォーラムを開催し、200人以上の全国のみなさまにご参加いただき、交流を深めた様子が論文になりました(西岡ら, 2023 (click!))。 また、ブログ記事としてこちらに要約しています。⇨無低診フォーラム記事(click!)
全国レジストリ研究をきっかけに複数の論文が学術誌に受理・公開されました。現在もチームで論文を執筆中です。その成果をいくつかご紹介します。たくさんのご協力を賜り誠にありがとうございました。

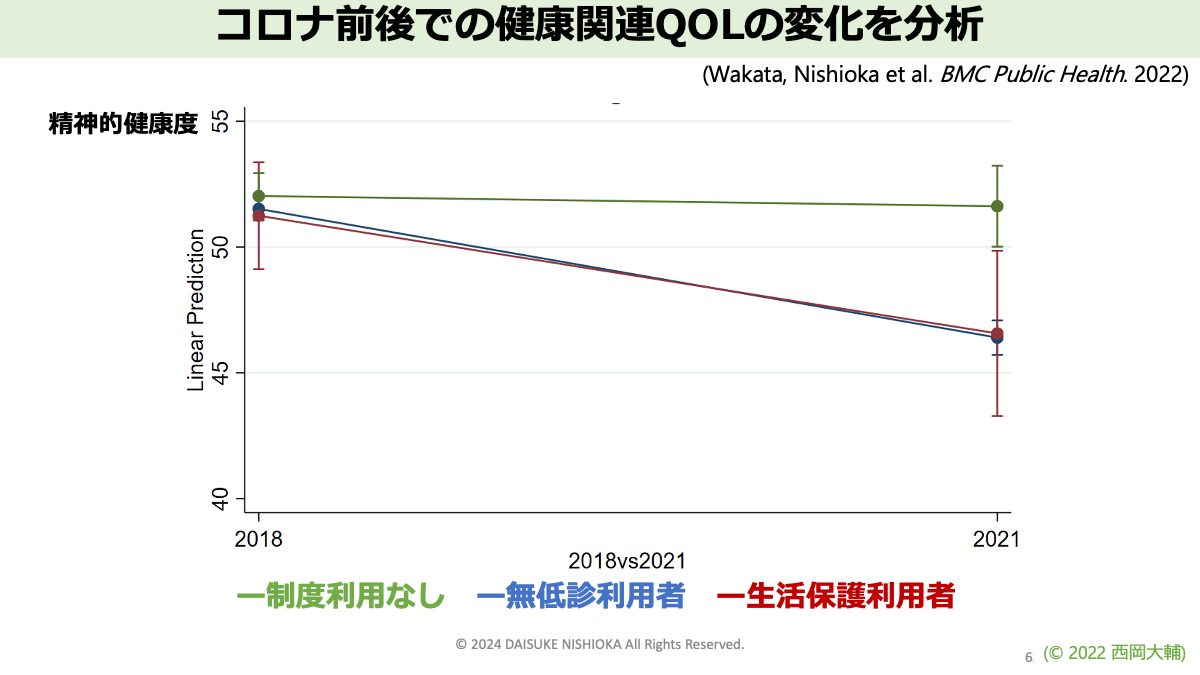
●無料低額診療事業の利用者集団(&生活保護の利用者集団)では、コロナ禍において精神的健康度が低下した。 (Wakata, et al. 2022) → 論文の紹介記事
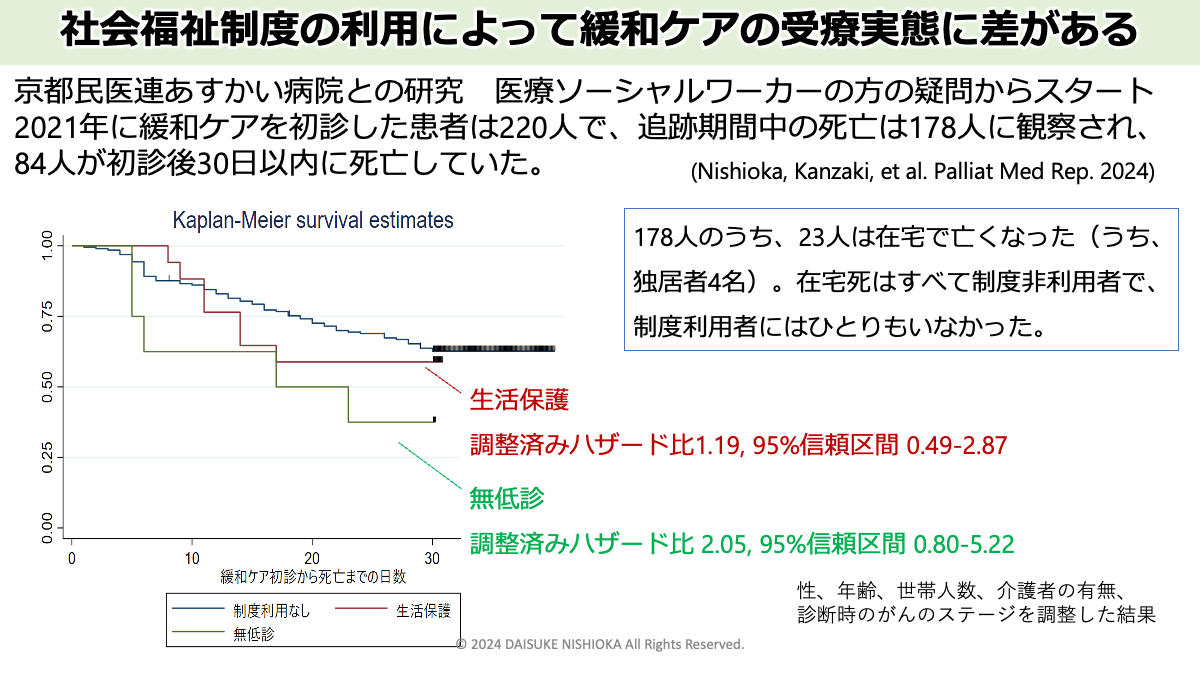
●無料低額診療事業利用者では緩和ケアの受療期間が短い傾向にあるが、生活費・医療介護の費用が保障される生活保護利用者では患者集団全体と比較してその差が小さい。(Nishioka, et al. 2024)→ 論文の紹介記事
●公的な社会保障給付が税や保険料の納付、医療費の支払いという形式で住民の負担増につながっていた事例についての報告(西岡ら. 2024) → 論文の紹介記事 (図はイメージ)

●経済的に困窮している人々にとって、無低診の認知は受診控えを減らせない可能性があるが、利用歴がある場合は受診控えの低減につながりうる。(西澤ら, 論文投稿準備中)※今後査読に伴い結果が変動する可能性があります

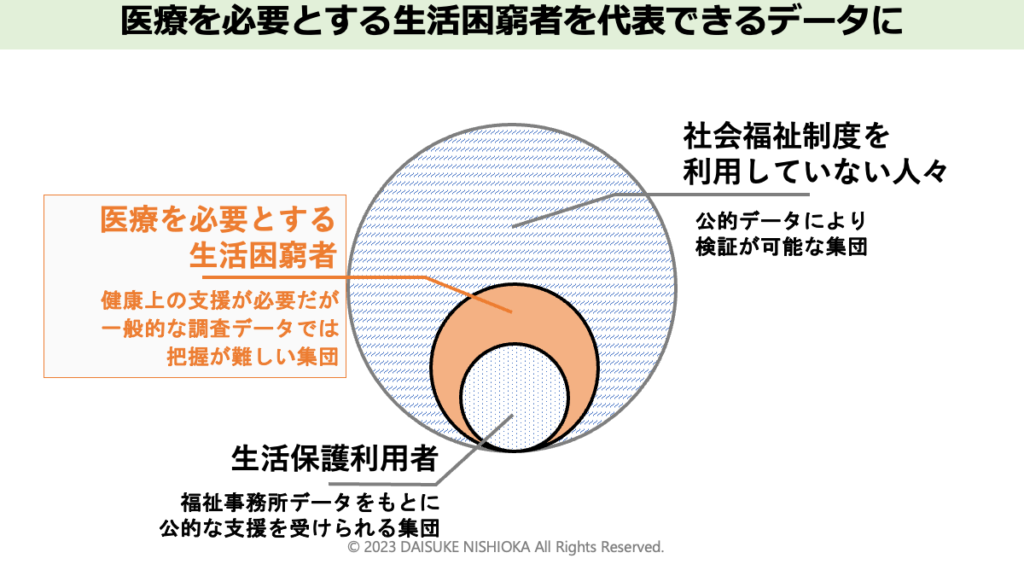
医療を必要とする生活困窮者の貴重なエビデンスを創出
生活保護の利用者は、福祉事務所で管理される公的データをもとに支援を検討することが可能です。しかし、生活保護の利用が難しい生活に困窮している人を支援するデータは存在していません。無低診レジストリ研究は、医療を必要とする生活困窮者を代表できるエビデンスを創出できます。
特に近年、無低診はある重要なセーフティネットとして注目されています。それは生活保護制度の対象にならない外国籍の人の医療費の支援です。生活に困窮する人、外国籍の人の医療にかかる権利(受療権)の保障に関してまだまだ研究が必要です。ご関心をお寄せいただける方を募集しています!